El estrógeno es la hormona sexual más famosa entre las mujeres y personas que menstrúan. Se hace a partir del colesterol (una molécula de grasa) en el cuerpo.
Las hormonas facilitan la comunicación entre las células de todo el cuerpo. Las células que tienen receptores de estrógeno tienen funciones que se activan o desactivan al contacto con esta hormona. Piensa en el estrógeno como si fuera una llave, y en los receptores de estrógeno como cerraduras: juntos hacen que los sistemas de tu cuerpo funcionen.
El estrógeno no solo se encuentra en las mujeres y personas que tienen un periodo. Tanto hombres, como mujeres trans, niños y niñas, y mujeres que ya han tenido la menopausia, tienen estrógeno en sus cuerpos. Ya que estas personas no tienen ovarios que liberan óvulos de manera activa cada mes, su estrógeno se produce en otras áreas del cuerpo, tales como tejidos grasos, huesos, piel, hígado y la glándula suprarrenal (1). El estrógeno también se produce en los testículos de los hombres adultos (2).
¿Qué hace el estrógeno por el cuerpo?
Es posible que ya hayas oído que el estrógeno desencadena el ciclo menstrual y el desarrollo de las características sexuales secundarias (el desarrollo de los senos y el crecimiento del vello púbico) que se dan en la pubertad. Pero eso no es todo: el estrógeno también tiene un papel en otras funciones, desde la salud ósea (3) hasta la función cognitiva (4,5), y mucho más.
Tipos de estrógeno
En las mujeres y personas que menstrúan existen potencialmente cuatro tipos principales de estrógeno.
Estos tipos tienen varias funciones en todo el cuerpo, a lo largo de las diferentes etapas de la vida. Por ejemplo, durante el embarazo se producen diferentes tipos de estrógeno para ayudar al desarrollo del bebé.
Los estrógenos débiles pueden unirse a los receptores de estrógeno, pero su impacto en el cuerpo no es muy notorio.
- Estrona (E1): Se produce principalmente en los tejidos grasos, pero también en los ovarios y la placenta. Este es un estrógeno débil (6).
- Estradiol (E2): Es el tipo más activo de los estrógenos y tiene influencia sobre el ciclo menstrual (6). Este tipo de estrógeno forma un enlace fuerte con los receptores de estrógeno. Cuando hablamos de “estrógeno” en Clue, principalmente nos referimos a este tipo.
- Estriol (E3): Este es el estrógeno principal durante el embarazo. Este tipo de estrógeno se produce principalmente y es secretado por la placenta (con la ayuda del feto), alrededor de cinco semanas después de la implantación. Este también es un tipo débil de estrógeno (6).
- Estetrol (E4): Este tipo de estrógeno solo se produce durante el embarazo, en el hígado del feto (7).
La mayor parte del estrógeno en tu cuerpo es estradiol y se produce en los ovarios. Sin embargo, los estrógenos también se producen en otras áreas del cuerpo, incluyendo los tejidos grasos, los huesos, la piel, el hígado y la glándula suprarrenal (1). Cuando las personas llegan a la menopausia, estas otras fuentes incrementan la síntesis de estrógeno y se vuelven más influyentes en el cuerpo (8).
¿Cómo cambia el estrógeno (estradiol) durante el ciclo menstrual?
¿Recuerdas cómo funciona el ciclo menstrual? Muchas hormonas hacen parte del proceso de fertilizar e implantar un óvulo, como en una carrera de relevos. El estradiol es uno de los protagonistas.
Etapa 1: Fase folicular = aumento del estrógeno
El estradiol se produce principalmente en los ovarios. En la primera parte del ciclo—la fase folicular, desde el inicio del periodo hasta la ovulación—el estradiol se produce en los sacos que contienen los óvulos, llamados folículos. El estradiol estimula el crecimiento y engrosamiento del endometrio (el recubrimiento interno del útero) (6).
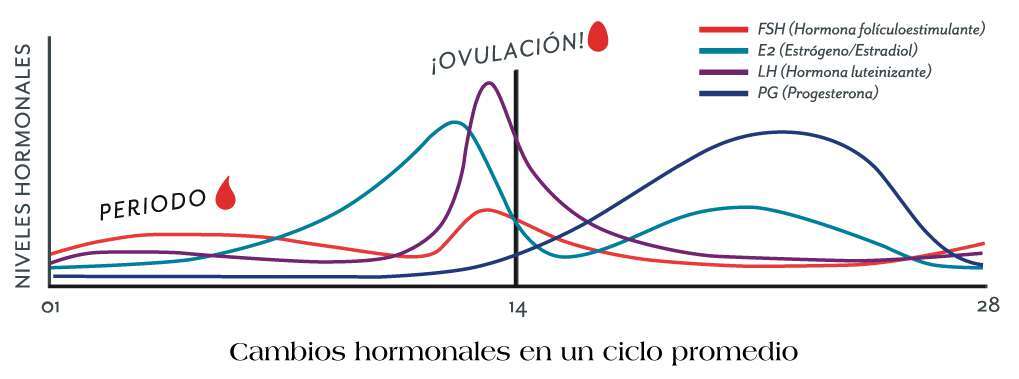
Cerca del final de esta primera etapa, los niveles de estradiol llegan a su punto máximo, provocando que el cerebro libere dos hormonas: una gran cantidad de hormona luteinizante (LH) y una menor cantidad de hormona folículoestimulante (FSH). Esto desencadena la ovulación. Justo antes de la ovulación, el folículo deja de producir estradiol y sus niveles disminuyen (6).
Durante la fase folicular del ciclo—desde el inicio del periodo hasta la ovulación—los niveles de estrógeno son altos. Es posible que notes algunos cambios en tu cuerpo.
- Justo antes de la ovulación, algunas personas notan la piel y pelo menos grasos, aunque no sabemos con certeza si el aumento en los niveles de estrógeno es responsable de estos cambios (9).
- Tu fluido cervical también cambia a lo largo de la fase folicular:
- Fase temprana a fase media: espeso/pegajoso
- Fase media a fase tardía: espeso/pegajoso/cremoso
- Fase tardía hasta la ovulación: acuoso y corredizo, como una clara de huevo (6,10)
- Algunas personas notan un incremento en la libido alrededor de la ovulación (11-13)
Etapa 2: Fase lútea = disminución del estrógeno
Después de que ocurre la ovulación, cuando el folículo ha colapsado liberando el óvulo, comienza la segunda parte del ciclo: la fase lútea. En el lugar donde se encontraba el folículo, se forma una nueva estructura encargada de producir hormonas, a partir de las paredes del folículo colapsado. A esto se le denomina cuerpo lúteo. La función principal del cuerpo lúteo consiste en producir mucha progesterona, otra hormona sexual, pero también estradiol (6).
Si el óvulo no se fertiliza e implanta alrededor de cuatro días antes del inicio del periodo, el cuerpo lúteo deja de producir progesterona y estradiol, y los niveles de estas dos hormonas en la sangre se reducen de nuevo. Esto hace que te llegue el periodo (6).
Puede que percibas algunos cambios durante la fase lútea tardía y al inicio de tu periodo, cuando los niveles de estrógeno son bajos.
- La temperatura promedio de tu cuerpo subirá ligeramente durante esta fase.
- Un estudio reveló que de 2 a 5 mujeres indicaron una mayor sensibilidad en la piel, lo cual puede deberse a los niveles bajos de estrógeno en este momento, según creen los investigadores (14).
- Los síntomas premenstruales también aparecen durante esta etapa, antes de que comience el periodo, cuando los niveles de estrógeno (y progesterona) son bajos.
- Algunas personas también pueden experimentar migrañas asociadas a la caída en los niveles de estrógeno (15,16).
¿Cuáles son los niveles “normales” de estrógeno? ¿Cuáles son los niveles normales durante el embarazo? ¿Y durante la perimenopausia?
Debido a que los niveles de estrógeno fluctúan ampliamente durante el ciclo, el nivel “normal” de estrógeno cambia todos los días (si no estás usando anticonceptivos hormonales).
Pero si estás experimentando síntomas inesperados y sospechas que tus niveles de estrógeno pueden estar altos o bajos, consulta con tu proveedor de servicios médicos para que te haga los exámenes pertinentes. Estos niveles pueden variar. Las diferencias en los procedimientos del laboratorio, la población atendida y la técnica del examen también pueden influir en los resultados. Por esto, los resultados de las pruebas de laboratorio siempre deben ser interpretados de acuerdo con los valores de referencia del laboratorio (17).
Los niveles de estrógeno para las personas con ciclos regulares, que no usan métodos anticonceptivos hormonales
Los niveles de estradiol en la sangre pueden variar considerablemente a lo largo del ciclo. Lo que se considera “normal” puede variar de acuerdo con el laboratorio, el lugar donde vives, tu genética y la técnica del examen. Por esto, siempre debes tener en cuenta estos factores al interpretar tus resultados de laboratorio; pero puedes usar los siguientes puntos de referencia.
- Fase folicular temprana: 20-150 pg/mL (73-551 pmol/L)
- Pico en la mitad del ciclo: 40-350 pg/mL (551-2753 pmol/L)
- Fase lútea: 30-450 pg/mL (110-1652 pmol/L) (18)
Las personas menores de 15 años y las personas que ya han tenido la menopausia usualmente tienen niveles más bajos (18).
Los niveles de estrógeno pueden variar drásticamente en diferentes ciclos, pero también pueden ser muy diferentes entre personas (17,19).
Los niveles de estrógeno durante el embarazo
La producción de hormonas es muy alta durante el embarazo. El estradiol se dispara junto con otras hormonas como la progesterona, la testosterona y la prolactina (20). Estas hormonas, y muchas otras, trabajan en conjunto para ayudar al desarrollo del bebé.
- Niveles de estradiol en el primer trimestre: 188–2497 pg/mL
- Niveles de estradiol en el segundo trimestre: 1278–7192 pg/mL
- Niveles de estradiol en el tercer trimestre: 3460–6137 pg/mL (20)
Los niveles de estrógeno en la perimenopausia y la menopausia
Los niveles de estrógeno bajan dramáticamente después de la menopausia, debido a que hay pocos folículos en tus ovarios. Además, estos folículos ya no crecen ni producen los picos de estradiol que ocurren durante el ciclo menstrual (6). Los niveles de laboratorio del estradiol en mujeres posmenopáusicas generalmente son menores a 20 pg/mL (73 pmol/L) (18).
Durante la perimenopausia, las personas pueden notar cambios en sus cuerpos, en respuesta a estos niveles más bajos de estrógeno.
Síntomas causados por los bajos niveles de estrógeno durante la perimenopausia y la menopausia
- La resequedad vaginal (conocida como vaginitis atrófica o atrofia vulvovaginal) es común. Sin suficiente estrógeno, las paredes de la vagina ya no pueden mantener su grosor y humedad (21).
- Los calores de la menopausia están asociados a la disminución en los niveles de estrógeno y se pueden tratar con terapia de estrógeno (22). Los fitoestrógenos, o estrógenos que se encuentran en la comida, pueden resultar beneficiosos, pero se necesita más investigación al respecto (23).
- La osteoporosis es un riesgo para las personas que ya han pasado por la menopausia, debido a la disminución en los niveles de estrógeno (24).
¿Cómo sé si mis niveles de estrógeno son normales?
Hay muchos síntomas físicos que pueden indicarte si tus niveles hormonales se encuentran dentro del rango normal. Un desarrollo “anormal” durante la pubertad, un ciclo menstrual irregular, o dificultad para quedar en embarazo, pueden ser indicadores de un posible problema hormonal subyacente.
Los niveles de estrógeno (en conjunto con las otras hormonas sexuales) fluctúan y cambian a lo largo del ciclo y de la vida. Para la mayoría de las personas, estos cambios son parte normal de envejecer. La perimenopausia, en particular, puede ser un viaje hormonal fuerte para algunas personas, lleno de síntomas inesperados y momentos incómodos (como calores, insomnio y periodos inesperados). Algunas personas deciden hacer una terapia de remplazo hormonal para ayudar a controlar estos síntomas (24).
Dominancia de estrógenos
Tal vez hayas oído hablar de “exceso de estrógenos” o “dominancia de estrógenos” y cómo esta condición puede afectar tu ciclo. Algunos profesionales de la salud, blogueros y compañías han escrito sobre este tema.
Los niveles de estrógeno pueden ser demasiado altos. Por ejemplo, hay un trastorno llamado síndrome de exceso de aromatasa, que puede afectar los niveles de estrógeno. Las personas con esta condición tienen niveles más altos de estrógeno porque convierten los andrógenos en estrógenos a una velocidad mucho más alta. Esta condición tiene su origen en la mutación del gen CYP19A1, y los síntomas se presentan usualmente alrededor de la pubertad (25).
También es posible que algunos tipos de cáncer, como el que afecta a la glándula suprarrenal, causen niveles más altos de estrógeno (26).
Dicho esto, los blogueros de áreas de la salud, normalmente no se enfocan en el desequilibrio en los niveles de estrógeno causado por mutaciones genéticas atípicas o cáncer. Con frecuencia, estos escritores discuten sobre el desequilibrio hormonal causado por las dietas, el uso actual o pasado de métodos anticonceptivos hormonales y la grasa corporal.
En el ámbito de los blogueros en línea y proveedores de servicios de salud alternativos, se proponen causas diferentes para el “exceso de estrógenos” o la “dominancia de estrógenos”.
- Una de las causas propuestas es un desequilibrio entre el estrógeno y la progesterona. Se cree que los niveles de estrógeno pueden mantenerse muy elevados mientras los niveles de progesterona disminuyen, causando así un desequilibrio hormonal.
- Otra causa propuesta sugiere que los niveles de los estrógenos E1 y/o E2 se mantienen muy elevados en comparación con los niveles de E3. Esto a veces se denomina un “cociente de estrógeno” desfavorable.
- También se cree que el desequilibrio tiene su origen en problemas en el metabolismo del estrógeno.
Aunque puede que estos trastornos sean reales, con frecuencia no reciben un diagnóstico y se tratan como condiciones independientes en medicina general. O incluso se cree que algunos elementos de los desequilibrios descritos anteriormente pueden ser síntomas de otros trastornos.
Por ejemplo, los niveles elevados de E2 y E1 pueden ser indicadores del síndrome de ovario poliquístico (SOP) (27), el cual puede causar periodos irregulares. Sin embargo, aún no está claro si esta proporción de estrógeno en el SOP es una causa o un síntoma de dicha condición.
En contraste con la medicina tradicional, algunos proveedores de servicios de salud alternativos pueden darle un “diagnóstico” de este desequilibrio a una persona. Hay poca investigación sobre si estos “diagnósticos” son válidos como trastornos independientes o si son signos de otras condiciones o fluctuaciones hormonales normales de la edad.
También es común oír cómo los estrógenos presentes en los alimentos que consumimos, los productos que usamos y los que se liberan al medio ambiente afectan nuestros niveles hormonales. Las organizaciones médicas reconocen que la exposición a interruptores endocrinos en el medio ambiente, tales como el bisfenol A, tiene un impacto (usualmente negativo) en el cuerpo (28,29). Estos interruptores endocrinos pueden interferir con la función hormonal.
Con frecuencia los blogueros recomiendan un cambio en la dieta para lidiar con el “exceso/dominancia de estrógenos” y sugieren dietas altas en vegetales y frutas (orgánicos), bajas en carne y productos lácteos, y muy poca comida procesada (pero hay diversas opiniones al respecto). Aunque llevar una dieta sana es una gran idea, no se sabe con certeza si estos cambios en la alimentación, de hecho, resuelven el problema del “exceso de estrógenos” o si las personas comienzan a sentirse mejor solo porque están alimentándose mejor. Adicionalmente, lo que es una “dieta saludable” para una persona, puede no ser tan saludable para otra, por lo que lo mejor es prestarle atención a tu cuerpo y encontrar un régimen alimenticio que funcione para ti.
Si crees que hay un problema con tus niveles hormonales, consulta con tu proveedor de servicios de salud sobre cómo medir los niveles de tus hormonas sexuales, incluyendo el estrógeno. Normalmente el estrógeno se mide con exámenes de sangre, aunque también se puede medir en la orina, la saliva e, incluso, en el fluido amniótico (18).
Asegúrate de hacerle seguimiento a tu ciclo en Clue antes de ir, para que puedas proporcionarle a tu médico la información sobre tus ciclos previos y así pueda interpretar mejor tus resultados de laboratorio.
¿Como los anticonceptivos hormonales afectan el estrógeno?
Los anticonceptivos hormonales combinados (la píldora, el parche, el anillo) y el estrógeno
Estos tipos de anticonceptivos contienen estrógeno y progestina en cantidades y proporciones diferentes. Muchos anticonceptivos orales combinados contienen etinilestradiol, un estrógeno sintético. En Estados Unidos, las dosis de etinilestradiol no superan los 50 mcg (30) y, con frecuencia, son menores, incluso de 10 mcg (10). Cuando una píldora anticonceptiva se toma de manera adecuada, funciona interrumpiendo la comunicación normal entre el cerebro y los ovarios, para que:
- no ocurran las fluctuaciones hormonales del ciclo menstrual
- sea menos probable que los folículos maduren hasta su estadio final, lo cual lleva a una producción menor de estrógeno (31)
- la ovulación no ocurra (10,32)
Debido a que el crecimiento del folículo y la ovulación se detienen, la producción natural de estrógeno (y otras hormonas) se ve afectada, lo cual puede ser responsable por cualquier efecto colateral o cambios que puedas experimentar cuando comiences a usar la píldora.
El anillo vaginal tiene una dosis mucho menor de etinilestradiol, 15 mcg diarios (33), mientras que el parche proporciona una dosis de 20 mcg (34).
Los anticonceptivos de solo progestina (DIUs, la inyección, la mini-píldora, etc.) y el estrógeno
No hay estrógeno en los anticonceptivos que solo contienen progestina, los cuales incluyen la píldora de solo progestina (la mini-píldora), la inyección, e implante y los DIUs hormonales.
Usar anticonceptivos de solo progestina puede afectar el delicado balance y las complejas interacciones de algunas o todas las hormonas que tienen un papel en el ciclo menstrual. Con frecuencia, cuando se cambia el nivel de una hormona, ocurre una reacción en cadena en la que otras hormonas, incluyendo el estrógeno, también se ven afectadas. Estos cambios hormonales pueden causar cambios en tus síntomas o en tu ciclo menstrual. Todos los anticonceptivos te pueden afectar y a tus síntomas de manera diferente, y algunos de estos cambios pueden ser el resultado de diferentes niveles de estrógeno.
La mini-píldora y el estrógeno
Dependiendo del tipo de progestina y la dosis de la píldora, la ovulación no se detiene en todas las ocasiones (10,35). No se sabe con certeza cómo la mini-píldora afecta los niveles naturales de estrógeno y se necesita más investigación al respecto.
El DIU hormonal y el estrógeno
Los DIUs hormonales están disponibles en varias dosis de progestina y, normalmente, no impiden la ovulación. La ovulación, o ausencia de esta y, por consiguiente, la producción de estrógeno, dependen de la dosis de progestina en el DIU, así como de la cantidad de tiempo que se ha usado (10). En la mayoría de los casos, la ovulación no se detiene (10,36,37).
La inyección anticonceptiva y el estrógeno
La inyección anticonceptiva funciona deteniendo la ovulación y cortando la comunicación entre el cerebro y los ovarios. Los niveles de estradiol son mucho más bajos en las personas que usan la inyección (alrededor de 15 pg/mL), aunque estos pueden variar de persona a persona (38).
El implante y el estrógeno
El implante no cambia drásticamente los niveles de estradiol (39,40). Después de la inserción, puede haber una disminución moderada en los niveles de estradiol, pero estos se recuperan después de dos o tres años, hasta alcanzar los niveles que se manejaban antes de la inserción (o niveles muy parecidos) (39,40).
Los anticonceptivos no hormonales y el estrógeno Los métodos anticonceptivos no hormonales, como los condones y el DIU de cobre, no afectan las fluctuaciones hormonales naturales o los niveles de estrógeno.
Fuente: HelloClue.com
Referencias
- Barakat R, Oakley O2, Kim H3, Jin J3, Ko CJ4. Extra-gonadal sites of estrogen biosynthesis and function. BMB Rep. 2016 Sep;49(9):488-96.
- Hess RA. Estrogen in the adult male reproductive tract: a review. Reprod Biol Endocrinol. 2003 Jul 9;1:52.
- American College of Obstetricians and Gynecologists. FAQ048 – Osteoporosis. 2018. Available from: https://www.acog.org/Patients/FAQs/Osteoporosis
- Hara Y, Waters EM, McEwen BS, Morrison JH. Estrogen effects on cognitive and synaptic health over the lifecourse. Physiol Rev. 2015 Jul;95(3):785-807.
- Gibbs RB. Estrogen therapy and cognition: a review of the cholinergic hypothesis. Endocr Rev. 2010 Apr;31(2):224-53.
- Jones RE, Lopez KH. Human reproductive biology. Academic Press; 2013 Sep 28.
- Holinka CF, Diczfalusy E, Coelingh Bennink HJ. Estetrol: a unique steroid in human pregnancy. J Steroid Biochem Mol Biol. 2008 May;110(1-2):138-43.
- Hemsell DL, Grodin JM, Brenner PF, Siiteri PK, MacDonald PC. Plasma precursors of estrogen. II. Correlation of the extent of conversion of plasma androstenedione to estrone with age. J Clin Endocrinol Metab. 1974 Mar;38(3):476-9.
- Pierard-Franchimont C, Pierard GE, Kligman AM. Rhythm of sebum excretion during the menstrual cycle. Dermatologica. 1991;182(4):211-3.
- Hatcher RA, Nelson AL, Trussell J, et al. Contraceptive Technology (21st edition). New York:Ayer Company Publishers. 2018.
- Burleson MH, Trevathan WR, Gregory WL. Sexual behavior in lesbian and heterosexual women: Relations with menstrual cycle phase and partner availability. Psychoneuroendocrinology. 2002 May 31;27(4):489–503.
- Bullivant SB, Sellergren SA, Stern K, Spencer NA, Jacob S, Mennella JA, et al. Women’s sexual experience during the menstrual cycle: identification of the sexual phase by noninvasive measurement of luteinizing hormone. J Sex Res. 2004;41(1):82–93.
- Roney JR, Simmons ZL. Hormonal predictors of sexual motivation in natural menstrual cycles. Hormones and Behavior. 2013 Apr 30;63(4):636–45.
- Falcone D, Richters RJ, Uzunbajakava NE, Van Erp PE, Van De Kerkhof PC. Sensitive skin and the influence of female hormone fluctuations: results from a cross-sectional digital survey in the Dutch population. Eur J Dermatol. 2017 Feb 1;27(1):42-48.
- Ashkenazi A, Silberstein SD. Hormone-related headache: pathophysiology and treatment. CNS Drugs. 2006;20(2):125-141.
- Allais G, Chiarle G, Sinigaglia S, Benedetto C. Menstrual migraine: a review of current and developing pharmacotherapies for women. Expert Opin Pharmacother. 2018 Feb;19(2):123-136.
- Stricker R, Eberhart R, Chevailler MC, Quinn FA, Bischof P, Stricker R. Establishment of detailed reference values for luteinizing hormone, follicle stimulating hormone, estradiol, and progesterone during different phases of the menstrual cycle on the Abbott ARCHITECT analyzer. Clin Chem Lab Med. 2006;44(7):883-7.
- Van Leeuwen AM, Poelhuis-Leth, DJ. Davis’s Comprehensive Handbook of laboratory and diagnostic tests with nursing implications. 3ed. Philadelphia. F. A. Davis Company. 2009.
- Häggström, M. Reference ranges for estradiol, progesterone, luteinizing hormone and follicle-stimulating hormone during the menstrual cycle. WikiJournal of Medicine. 2014;1(1):1.
- Abbassi-Ghanavati M, Greer LG, Cunningham FG. Pregnancy and laboratory studies: a reference table for clinicians. Obstet Gynecol. 2009 Dec;114(6):1326-31.
- Forsberg JG. A morphologist’s approach to the vagina–age-related changes and estrogen sensitivity. Maturitas. 1995 Dec;22 Suppl:S7-S15.
- Freedman RR. Menopausal hot flashes: mechanisms, endocrinology, treatment. The Journal of steroid biochemistry and molecular biology. 2014 Jul 1;142:115-20.
- Franco OH, Chowdhury R, Troup J, Voortman T, Kunutsor S, Kavousi M, Oliver-Williams C, Muka T. Use of plant-based therapies and menopausal symptoms: a systematic review and meta-analysis. JAMA. 2016 Jun 21;315(23):2554-63.
- American College of Obstetricians and Gynecologists. FAQ047 – The Menopause Years. Available from: https://www.acog.org/Patients/FAQs/The-Menopause-Years
- US National Library of Medicine. Aromatase excess syndrome. Available from: https://ghr.nlm.nih.gov/condition/aromatase-excess-syndrome
- American Cancer Society. Signs and symptoms of adrenal cancers. Revised 2018. Available from: https://www.cancer.org/cancer/adrenal-cancer/detection-diagnosis-staging/signs-symptoms.html
- Mayoclinic laboratories. Estrogens, Estrone (E1) and Estradiol (E2), Fractionated, Serum. Available from: https://endocrinology.testcatalog.org/show/ESTF
- American College of Obstetricians and Gynecologists. Committee opinion – Number 575. 2013. Available from: https://www.acog.org/Clinical-Guidance-and-Publications/Committee-Opinions/Committee-on-Health-Care-for-Underserved-Women/Exposure-to-Toxic-Environmental-Agents
- Moore K, McGuire KI, Gordon R, Woodruff TJ. Birth control hormones in water: separating myth from fact. Contraception. 2011 Aug;84(2):115-8.
- Dickey, RP. Dickey’s Managing contraceptive pill patients. 15 ed. New Orleans: EMIS, Inc. Medical Publishers; 2014.
- Baerwald AR, Pierson RA. Ovarian follicular development during the use of oral contraception: a review. Journal of Obstetrics and Gynaecology Canada. 2004 Jan 1;26(1):19-24.
- American College of Obstetricians and Gynecologists. FAQ185 – Combined Hormonal Birth Control: Pill, Patch, and Ring. 2018. Available from: https://www.acog.org/Patients/FAQs/Combined-Hormonal-Birth-Control-Pill-Patch-and-Ring
- Product Monograph Nuvaring. Quebec: Merck; 2018. Available from: https://www.merck.ca/static/pdf/NUVARING-PM_E.pdf
- Curtis KM, Jatlaoui TC, Tepper NK et al. US selected practice recommendations for contraceptive use, 2016. MMWR. Recommendations and Reports. 2016;65.
- American College of Obstetricians and Gynecologists. FAQ186 – Progestin-Only Hormonal Birth Control: Pill and Injection. 2018. Available from: https://www.acog.org/Patients/FAQs/Progestin-Only-Hormonal-Birth-Control-Pill-and-Injection
- Xiao B, Zeng T, Wu S, Sun H, Xiao N. Effect of levonorgestrel-releasing intrauterine device on hormonal profile and menstrual pattern after long-term use. Contraception. 1995 Jun;51(6):359-65.
- Kyleena monograph. Mississauga: Bayer; 2018. Available from: https://www.bayer.ca/omr/online/kyleena-pm-en.pdf
- Clark MK, Sowers M, Levy BT, Tenhundfeld P. Magnitude and variability of sequential estradiol and progesterone concentrations in women using depot medroxyprogesterone acetate for contraception. Fertil Steril. 2001 May;75(5):871-7.
- Inal MM, Yildirim Y, Ertopcu K, Avci ME, Ozelmas I, Tinar S. Effect of the subdermal contraceptive etonogestrel implant (Implanon) on biochemical and hormonal parameters (three years follow-up). Eur J Contracept Reprod Health Care. 2008 Sep;13(3):238-42.
- Mäkäräinen L, van Beek A, Tuomivaara L, Asplund B, Coelingh Bennink H. Ovarian function during the use of a single contraceptive implant: Implanon compared with Norplant. Fertil Steril. 1998 Apr;69(4):714-21.












1 Comment